Клинико-радиологические аспекты ретинобластомы
Российская детская клиническая больница, Москва, Россия
Рубрика: Эхография в офтальмологии
УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Введение
Ретинобластома - наиболее частая внутриглазная опухоль у детей младшего возраста, это быстро растущая опухоль эмбрионального типа, вариант исходящей из незрелой сетчатки нейробластомы. Раннее адекватное лечение существенно сказывается на прогнозе [2, 3]. При строго интраокулярной локализации опухоли выздоровление наступает более чем в 90 % случаев [4]. Однако диагностика часто запаздывает, так как педиатры, наблюдающие детей младшего возраста, недостаточно знакомы с проблемой и с запозданием направляют детей на радиологическое обследование и в специализированные центры. В связи с этим мы представляем результаты собственных наблюдений и критический анализ литературы.
Материалы и методы
По итогам работы поликлинического отделения РДКБ за 1999-2006 гг. среди 7311 детей, доставленных на прием к окулисту, было 8 детей с ретинобластомой. Во всех наблюдениях дети были в возрасте до 3 лет, ретинобластома имелась спорадическая, односторонняя. Наряду с офтальмологическим обследованием проводили радиологические диагностические вмешательства.
Результаты исследований
Ребенку с подозрением на ретинобластому после сбора анамнеза, общего клинического обследования, внешнего осмотра глаза, биомикроскопии с помощью щелевой лампы и непрямой офтальмоскопии необходимо выполнить дополнительные инструментальные исследования, прежде всего УЗИ, флюоресцентную ангиографию, рентгеновскую компьютерную томографию (РКТ) или магнитно-резонансную томографию (МРТ).
На первом месте по простоте использования и быстроте получения информации стоит УЗИ. Исследование позволяет достаточно быстро отдифференцировать ретинобластому от неопухолевых образований. Ретинобластома имеет характерные ультразвуковые признаки. При А-сканировании определяется высокоамплитудный эхосигнал с аттенуацией в нормальных тканях орбиты. По нашим данным, при В-сканировании с частотой излучения не менее 5-7 Мгц визуализируется округлое или неправильной формы внутриглазное образование с отложениями кальция. Образование исходит из задних отделов глаза, хорошо отграничено от стекловидного тела (рис. 1). Кровоток в опухоли не определяется. Эхографические исследования особенно показаны в динамике для оценки реакции опухоли на радиотерапию. Ультразвуковая картина опухоли весьма близка к так называемым псевдоопухолям сетчатки - гранулематозном изменении сетчатки, например, при токсокарозе. Безапелляционное заключение в совокупности с некритическим восприятием картины глазного дна по данным офтальмоскопии может привести к абсолютно не показанной энуклеации.
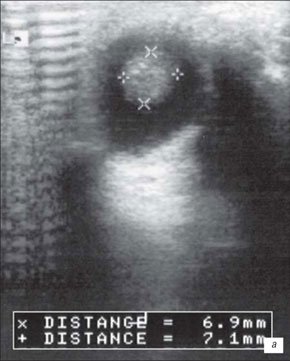
а) Небольшая ретинобластома. В ткани опухоли видны более плотные мелкие структуры (включения кальция).
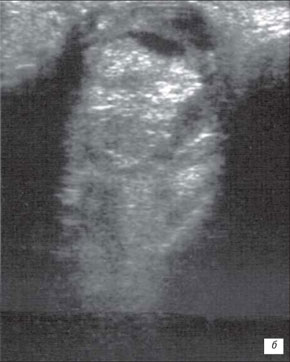
б) Большая ретинобластома. Опухоль заполняет практически всю заднюю камеру глаза. Структура опухоли неоднородна, средней эхогенности. Регистрируются множественные ярко белые (высокая эхогенность) отложения кальция..
Флюоресцентная ангиография особенно информативна при множественных внутриглазных опухолях. В случаях мелких внутриретинальных опухолей в артериальную фазу становятся видны незначительно расширенные немногочисленные питающие артерии, умеренная гиперваскуляризация в венозную фазу и небольшое свечение узла Р на завершающем этапе. В средних и больших узлах Р определяются расширенные питающие артерии и дренирующие вены, а сама опухоль оказывается окруженной большим количеством капилляров.
После ультразвуковых исследований ребенка направляют на КТ или МРТ, которые, как и эхография, выявляют очаги кальцификации в ткани опухоли, типичные, но не патогномоничные для ретинобластомы. Кальцинаты в сетчатке наблюдаются при ретинальном ангиоматозе, астроцитоме, инвазии нематодами и других заболеваниях. Преимуществом КТ по сравнению с УЗИ является способность метода выявить экстраокулярную экспансию опухоли и сопутствующую пинеалобластому (трилатеральную ретинобластому). Не менее важно, что КТ, как и МРТ, оказывается полезным для исключения псевдоопухолей, т.е. гранулематозных изменений сетчатки [5].
МРТ может оказаться принципиально важным вспомогательным методом диагностики ретинобластомы. В Т1-взвешенном изображении ретинобластома гиперэхогенна по отношению к стекловидному телу, хотя и с трудом отличима от него. В Т2-взвешенном изображении опухоль гипоэхогенна. В Т2 режиме лучше визуализируются и очаги кальцификации, экссудации и геморрагии [6]. По нашему мнению, у детей младшего возраста качество МРТ-изображения может уступать КТ по специфичности из-за меньшей вероятности выявления внутриопухолевых кальцинатов. МРТ высокоинформативна для диагностики экссудативной или геморрагической отслойки сетчатки. В Т1 и Т2 режимах это проявляется субретинальным сигналом, соответствующим по плотности стекловидному телу.
Обсуждение
Известно, что ретинобластома может быть как наследственным заболеванием, так и спорадически возникшей опухолью. В 94 % наблюдений опухоль является спорадической, в 6 - семейной. Во всех случаях семейной Р пациенты по аутосомно-доминантному типу передают повышенный риск ее развития своим потомкам. В то же время не менее 5 % больных с односторонней спорадической ретинобластомой могут быть носителями гена ретинобластомы и передавать его своим потомкам [7]. У 25 % пациентов с семейной ретинобластомой обнаруживают интерстициальную делецию длинного плеча 13-й хромосомы (13q14) с потерей хромосомного материала. Утерянное хромосомное вещество включает в себя ген, кодирующий ядерный фосфопротеин, являющийся супрессором репликаций ДНК. В итоге теряется контроль клеточного цикла. Ретинобластома развивается у 80-90 % носителей данного хромосомного дефекта [1]. Для этого варианта характерны задержка умственного развития, низкий рост и дисморфии лица [8]. Считается, что у остальных пациентов с семейным вариантом ретинобластомы имеются мелкие, не выявляемые мутации в этом же регионе 13.й хромосомы. Пенетрантность гена - 80-100 %. Неполная пенетрантность - ложная, обусловленная случаями не диагностированной ретиноцитомы, доброкачественная опухоль.
В 75 % наблюдений опухоль односторонняя и средний возраст пациента на момент выявления опухоли - 12 месяцев. В 25 (по другим данным - в 50 %) наблюдений ретинобластома поражает оба глаза. При двухсторонней локализации риск передачи гена опухоли потомству велик. Средний возраст пациентов при двухсторонней локализации опухоли на момент ее манифестации составляет 23 месяца. Однако опухоль может обнаруживаться у новорожденных и крайне редко - у взрослых. Цитологически возможен полный спектр от низкодифференцированных до высокодифференцированных клеток. Для низкодифференцированной опухоли типичны мелкие или средних размеров круглые нейробласты с большим гиперхромным ядром и небольшим объемом цитоплазмы. Гистологически для случаев зрелой ретинобластомы характерно обнаружение розеток Флекснер.Винтерштайнера и флореток, напоминающих цветочные букеты (flores). Розетки Флекснер-Винтерштайнера составлены из цилиндрических клеток, кругообразно расположенных вокруг светлого центра. Розетки высокоспецифичны для ретинобластомы, однако встречаются и при других внутриглазных опухолях, особенно при медуллоэпителиоме. Флоретты выглядят как нежные эозинофильные структуры, состоящие из опухолевых клеток, содержащих эозинофильные отростки, которые вследствие проникновения через фенестрированную мембрану приобретают грушевидную форму (рис. 2). Кроме ретинобластомы флоретты обнаруживаются и в ретиноцитомах, доброкачественных вариантах ретинобластомы. Возможен частичный или полный кальциноз опухоли как исход ее некроза.
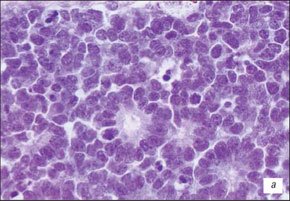
а) Розетки Флекснер-Винтерштайнера.
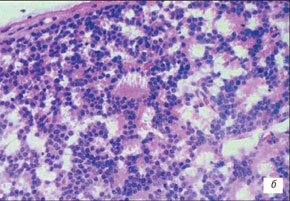
б) Флоретты (по Shields J., Shields C. Retinoblastoma).
При семейных вариантах ретинобластомы одновременно может развиваться пинеалобластома. Ретинобластома и опухоли шишковидной железы имеют много общих эмбриональных, патогистологических и иммунологических параметров. Такой вариант ретинобластомы известен как трилатеральная ретинобластома, т.е. опухоль, поражающая и оба глаза, и шишковидную железу [9, 10]. У большинства детей, погибших от ретинобластомы, обнаруживают интракраниальные метастазы, распространившиеся по ходу зрительного нерва или по субарахноидальному пространству от первичного ретинального очага. Однако в современных публикациях многие из этих метастаз в мозг ретроспективно оцениваются как пинеалобластома - трилатеральная ретинобластома [11]. С учетом риска метастазов и рецидива опухоли необходимы поиски злокачественных клеток в костном мозгу и в спинномозговой жидкости. При семейных вариантах ретинобластомы в 50 % случаев в зоне облучения развивается вторая опухоль. Вторая опухоль вне зоны облучения развивается в 70 % наблюдений в ближайшие 30 лет после установления диагноза ретинобластомы.
Наряду с ретинобластомой - злокачественной опухолью существует ретиноцитома, доброкачественное образование, которое, тем не менее, сложно отдифференцировать от спонтанно регрессировавшей ретинобластомы. Спонтанный регресс ретинобластомы встречается несравнимо чаще, чем при любой другой злокачественной опухоли, но при больших опухолях, чаще всего протекает с воспалением, приводящим к сморщиванию глаза (phthisis bulbi). Поэтому у любого ребенка с вторичной микрофтальмией неясного генеза следует немедленно исключить спонтанно регрессировавшую ретинобластому [11-13].
Самым частым первым симптомом ретинобластомы является лейкокория (рис. 3). Зрачковый рефлекс не красный, как обычно, а белый (амавротический кошачий глаз). Лейкокория достаточно типична для Р, однако наблюдается как вторичное состояние при целом ряде заболеваний. Она может быть признаком катаракты, ретинопатии недоношенных, отслойки (дисплазии) сетчатки, семейной экссудативной витреоретинопатии, болезни Норье, болезни Коатса, астроцитарной гамартомы, хориоретинальной колобоме, ларвальном гранулематозе [14].
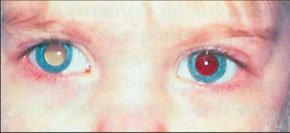
Рис. 3. Лейкокория (белый цветовой рефлекс) в правом глазу.
При локализации опухоли в области фовеолы развивается косоглазие. Поэтому, хотя подавляющее большинство детей со страбизмом никогда не будут иметь ретинобластому, каждый случай косоглазия, особенно появившийся на протяжении жизни ребенка, требует тщательнейшего исключения опухоли сетчатки. У 17 % всех детей с ретинобластомой и у 50 %, подвергшихся впоследствии энуклеации глаза, обнаруживается неоваскуляризация радужки (рубеоз). Спонтанное кровотечение из новообразованных сосудов приводит к гифеме [15]. Неоваскуляризация радужки сочетается с приобретенной гетерохромией. Поэтому во всех необъяснимых случаях приобретенной гетерохромии необходимо исключить ретинобластому.
Характерным признаком ретинобластомы является новообразование на глазном дне. Опухоль может расти как эндофитно, так и экзофитно. При эндофитном росте опухоль распространяется в виде белой массы внутрь стекловидного тела. Сосуды сетчатки на ее поверхности не просматриваются. Эндофитно растущая ретинобластома может симулировать эндофтальмит. При продолжающемся росте ретинобластомы может достигать передней камеры глаза, образуя множественные узелки по краю зрачка. В последующем клетки опухоли достигают угла передней камеры и формируется гипопион.
Экзофитная ретинобластома растет из сетчатки в субретинальное пространство. При этом на поверхности опухоли хорошо просматриваются сосуды сетчатки (рис. 4). Наблюдается прогрессирующая отслойка сетчатки. Могут возникнуть проблемы дифференциальной диагностики ретинобластомы, болезни Коатса и других форм экссудативных отслоек сетчатки. Возможно сочетание экзофитного и эндофитного вариантов ретинобластомы.
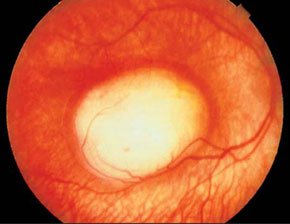
Рис. 4. Глазное дно при экзофитно растущей опухоли.
В редких случаях наблюдается инфильтративный рост ретинобластомы, при котором наблюдается инфильтрация сетчатки опухолевыми клетками без образования узла (рис. 5). Инфильтративный вариант ретинобластомы наиболее сложен для диагноза, так как опухолевая масса более или менее равномерно распределена по сетчатке и не образует солидного узла. Диффузная ретинобластома свойственна подросткам и людям зрелого возраста. Все известные в литературе случаи инфильтративной ретинобластомы односторонние, спорадические, с отрицательным семейным анамнезом. Диффузный рост опухоли в стекловидное тело и переднюю камеру глаза клинически сложно отделим от воспаления. Хотя и некроз любого варианта ретинобластомы клинически может протекать с эндофтальмитом [16].
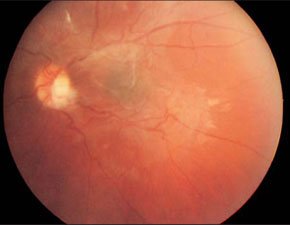
Рис. 5. Инфильтративный рост ретинобластомы по сетчатке.
Эффект лечения ретинобластомы зависит от сроков ее диагностики, распространенности, одно. или двухсторонней локализации. Все большее признание получает химиотерапия опухоли. При небольших по размеру опухолях удается даже сохранить зрение. Это является абсолютным требованием к формированию соответствующей настороженности педиатров.
Выводы
Поскольку ретинобластома является одной из наиболее частых внутриглазных опухолей у детей младшего возраста, при декретированных диспансерных педиатрических осмотрах необходимо обращать внимание на изменение цвета зрачка, радужки, косоглазие, уменьшение размеров глаза. Педиатры должны тщательно собирать онкологический анамнез и направлять детей из семей высокого риска на консультацию к офтальмологу. Инструментальным методом первичной диагностики следует признать ультразвуковое исследование, которое должно выполняться всем без исключения пациентам с подозрением на ретинобластому.
Литература
- Derkinderen D., Koten J. Early diagnosis of retinoblastoma reduced death and blindness // Int. J. Cancer. - 1989. - Vol. 44. - P. 35-39.
- Aventura M. Retinoblastoma. - Medicine. - 2006.
- Shields J., Shields C. Retinoblastoma: clinical and pathologic features. In: Shields J., Shields C. (Edd.) Intraocular tumors: A text and atlas. Philadelphia, Saunders. - 1992. - P. 305-332.
- Fitz C., Chuang S. Computed tomography diagnosis of eye tumors and anomalies in early childhood and infancy // Ann. Radial. (Paris). - 1986. - 28. - P. 235-240.
- Maffe M., Goldberg M. Magnetic resonance imaging versus computed tomography of leukocoric eyes and use of in vitro oroton magnetic resonance spectroscopy of retinoblastoma // Ophthalmology. - 1989. - Vol.86. - P. 965-975.
- Korones D. Retinoblastoma. In: M. Beers, R.Berkow (Edd.) The Merck manual of diagnosis and therapy // Merck research laboratories, West Point. -1999. - P. 2365-2366.
- Мякова Н.С. Ретинобластома. В кн.: А.Г. Румянцев, Е.В. Самочатова (ред.) Гематология/онкология детского возраста. - Медпрактика: М. - 2004. - C. 679-684.
- Simon C. Pдdiatrie. Schattauer, Stuttgart, 1995. 750 ss.
- Zimmermann L. Trilateral retinoblastoma: ectopic intracranial retinoblastoma associated with bilateral retinoblastoma // J. Pediatric Ophthalmol. Strabismus. - 1982. - Vol. 19. - P. 310-315.
- De Potter P., Shields C., Shields J. Clinical variation of trilateral retinoblastoma: a report of 13 cases // J. Pediatric Ophthalmol. Strabismus. - 1994.- Vol. 31. - P. 26-31.
- Gallie B., Ellsworth R., Abramson D., et all. Retinoma: spontaneous regression of retinoblastoma or benign manifestation of mutation? // Br. Journal of Cancer. - 1982. - Vol. 45. - P. 513-521.
- Shields J., Shields C. Retinoblastoma. In: P. Gallin (Ed.) Pediatric ophthalmology, Thieme Medical Publishers, New York. - 2005. - P. 284-294.
- Margo C., Hidayat A., Kopelman J., et all. Retinocytoma: a benign variant of retinoblastoma. // Arch. Ophthalmology. - 1983. - Vol. 101.-P. 1519-1531.
- Pomeranz A., Busey S., Sabnis S. (Edd.) Pediatric decision.making strategies. Saunders, Philadelphia. - 2002. - 22 p.
- Shields C. Prevalens and mechanisms of secondary intraocular pressure elevation in eyes with intraocular tumors // Ophthalmology. - 1987.-Vol. 94. - P. 893-846.
- Stafford W., Yanoff M., Parnell B. Retinoblastoma initially misdiagnosed as primary inflammation // Arch. Ophthalmology. - 1969. - Vol. 82. - P. 771-773.

УЗИ аппарат HS40
Лидер продаж в высоком классе. Монитор 21,5" высокой четкости, расширенный кардио пакет (Strain+, Stress Echo), экспертные возможности для 3D УЗИ в акушерско-гинекологической практике (STIC, Crystal Vue, 5D Follicle), датчики высокой плотности.
Публикации по теме
- Ультразвуковые исследования глаза и его сосудов при сахарном диабете первого типа у детей и подростков - Делягин В.М.
- Клинико-радиологические аспекты ретинобластомы - Делягин В.М.
- Исследование скорости кровотока в орбитальных сосудах при глаукоме - Петрухин А.Н



