Возможности ультразвукового исследования в диагностике дирофиляриоза
2 МБУЗ «Городская больница №20», Ростов-на-Дону
3 ФГБОУ ДПО «Российская медицинская академия непрерывного последипломного образования», Минздрава РФ, Москва
Рубрика: Общие исследования в ультразвуковой диагностике
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
Дирофиляриоз (Dirofilariasis, от лат. «diro, filum» - «злая нить») - заболевание, вызываемое паразитированием нематоды рода Dirofilaria в организме человека. Это гельминтоз, характеризующийся медленным развитием и длительным хроническим течением.
Существует более 40 видов дирофилярий. Эти паразиты обычно заражают собак, кошек и диких плотоядных животных и передаются человеку трансмиссивным путем через укусы кровососущих комаров, зараженных инвазионными личинками дирофилярий [1]. Виды червей по планете распределены неравномерно. В Северной Америке большинство случаев заболевания человека связано с D. immitis. Кроме того, на этой территории отмечены редкие случаи поражения D. ursi (10 случаев), D. tenuis (3 случая) и единичные случаи инвазии D. striata и D. lutrae (случай не вполне подтвержден). Также D. immitis встречается в Южной Европе, Бразилии, Индии, странах Африки и в Австралии. Однако в целом в мире доминируют случаи, вызванные D. repens, которые встречаются в Южной и Восточной Европе, Малой Азии, Центральной Азии и на Шри-Ланке. В Америке, Японии и Австралии случаи поражения D. repens не встречались. Таким образом, ряд стран Южной Европы (Испания, Франция, Италия) эндемичен сразу к обоим видам паразита.
Большинство случаев инфицирования людей происходит в Средиземноморском регионе и других тропических и субтропических районах Европы, Азии и Африки, где наиболее распространены Dirofilaria immitis и Dirofilaria repens. Первый поражает легкие, в то время как второй вызывает подкожный и глазной дирофиляриоз. Взрослые черви у дефинитивных хозяев размножаются и выделяют микрофилярии (личинки) в кровоток. Затем личинки проглатываются комарами, которые при укусе могут передать их человеку. Червь в организме человека-хозяина не может достичь полового созревания и, таким образом, не вызывает микрофиляремию и не передается другим людям [2-5]. Это подтверждается множеством исследований, показывающих, что черви, выделенные у людей, были либо мертвыми, либо незрелыми [6]. Большинство случаев заражения, описанных в литературе, связаны с открытыми участками головы и шеи, которые доступны для комаров.
Диагноз основывается на клинических проявлениях, которые у людей весьма разнообразны и связаны с локализацией дирофилярий - от поражения органа зрения до поражения половых органов.
Инкубационный период составляет 6-8 мес, что примерно соответствует времени развития личинки до взрослой стадии. Время появления клинических симптомов болезни связано с длительностью инкубационного периода - заражение человека в текущем или в предыдущем году, что согласуется и со сроками обращения инвазированных за медицинской помощью: чаще зимой, чем летом. Поражение кожи и подкожной клетчатки возникает в разных частях тела человека.
Основным клиническим проявлением при инвазировании D. repens является безболезненное или болезненное подвижное опухолевидное образование в подкожной клетчатке любой части тела. Вокруг гельминта формируется зона продуктивного воспаления. Наиболее яркие клинические симптомы связаны с локализацией поражений на лице и под конъюнктивой века, что вызывает слезотечение, светобоязнь, отек век и конъюнктивы. При локализации на половых органах возникают острая болезненность, гиперемия, отек кожи и подкожной клетчатки. В 10-40% случаев отмечается перемещение опухоли, иногда на расстояние до 10 см в сутки, связанное с миграцией гельминта. В случае его перемещения в глубокие слои подкожной клетчатки узлы могут исчезать и вновь появляться. Миграция гельминта усиливается при воздействии на кожу токами ультравысокой частоты при физиотерапии, а также после прогревания компрессами или согревающими мазями.
Нередко ощущается шевеление и ползание внутри очага поражения. Возможны возникновение зуда и гиперемия кожи, а при пальпации инфильтрата может появляться болезненность. Асептическое воспаление может приводить к размягчению и нагнаиванию узла с образованием абсцесса. Иногда развиваются регионарный лимфаденит, симптомы общей интоксикации: головная боль, тошнота, слабость, общее недомогание.
Примерно в 50% случаев инвазии паразиты локализуются в периорбитальной области. При этом образуется болезненная, ограниченная, легкосмещаемая опухоль, отмечаются гиперемия век, птоз, блефароспазм, слезотечение. Развитие паразита в глазнице сопровождается рецидивирующим воспалением подкожной жировой клетчатки век, хемозом, экзофтальмом, ограничением подвижности глазного яблока. Если паразит попадает внутрь глазного яблока, что случается очень редко, он обычно локализуется под сетчаткой, вызывая ее отслоение, а затем проникает в стекловидное тело, где начинает свободно перемещаться. При этом больной жалуется на возникновение перед глазами «летающих мушек» и темных пятен. Может развиться иридоциклит, приводящий к понижению остроты зрения [7].
При инвазии D. immitis явной клинической картины может не быть. В отдельных случаях возникают различные симптомы: миалгии, кашель с мокротой, содержащей примесь крови, боль в грудной клетке и др. Патологические изменения при дирофиляриозе легких выявляют случайно во время рентгенологического исследования (шаровидно-ограниченные монетовидные поражения в виде узлов 1-2 см в диаметре). Иногда паразитарный очаг в легких удаляют хирургически в связи с подозрением на злокачественное новообразование. Отмечено несколько случаев летального исхода с посмертным обнаружением взрослых дирофилярий в сердце и легочной артерии [7]. Наиболее типичным исходом хронического течения дирофиляриозов является воспалительная реакция, развивающаяся вокруг погибающих взрослых дирофилярий, с формированием абсцесса, фурункула, кисты и др. Морфологически в тканях, окружающих гельминта, наблюдается инфильтрация с преобладанием нейтрофильных и эозинофильных гранулоцитов, эпителиоидных клеток, гигантских макрофагов типа клеток Лангерганса с примесью фибробластов [8].
В связи с недостаточной информированностью врачей диагноз дирофиляриоза, как правило, устанавливается в поздние сроки. Порой диагноз подтверждается только ретроспективно при извлечении гельминта врачом-хирургом или самим больным (при самопроизвольном выходе гельминта из очага поражения).
Оптимальный метод лечения - полное хирургическое удаление гельминта.
Мероприятия в очаге инвазии направлены на снижение численности комаров и популяции бродячих собак, кошек и других плотоядных. Профилактика заражения людей и животных дирофиляриями основывается, в первую очередь, на прерывании трансмиссивной передачи инвазии и складывается из нескольких направлений: истребление комаров, выявление и дегельминтизация инвазированных домашних собак, предотвращение контакта комаров с домашними животными и человеком.
Для иллюстрации возможностей ультразвукового исследования (УЗИ) в диагностике подкожного дирофиляриоза представляем наше клиническое наблюдение.
Клиническое наблюдение
У девочки 10 лет полгода назад на фоне полного благополучия появилась припухлость на щеке, в области угла нижней челюсти. Пациентке неоднократно выполнялось УЗИ, по данным которого была диагностирована лимфаденопатия одного из околоушных лимфатических узлов на фоне сиалоаденита. Был дважды проведен курс антибиотикотерапии, однако припухлость продолжала увеличиваться в размерах, периодически возникали болевые ощущения и зуд в области пальпируемого образования. Родители пациентки обратились на прием к иммунологу, который назначил очередное УЗИ. По данным УЗИ было выявлено анэхогенное неоднородное образование с тонкой гиперэхогенной капсулой, с четкими неровными контурами, размерами 1,0х1,1х1,0 см (рис. 1). В центре образования определялись трубчатые подвижные структуры повышенной эхогенности, хаотично расположенные в анэхогенной жидкостной среде. Пациентка была направлена на консультацию к хирургу, которым было назначено оперативное лечение.
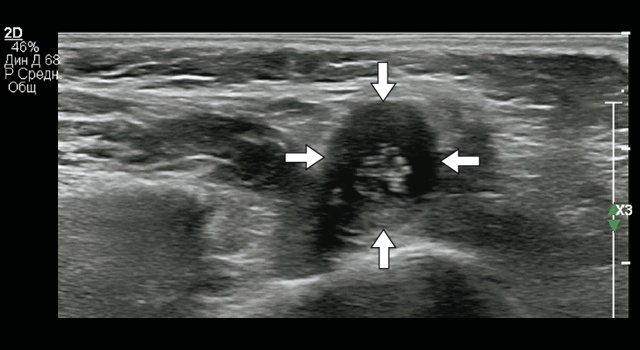
Рис. 1. Эхограмма подкожного образования, в центре которого располагаются трубчатые гиперэхогенные структуры, подвижные в режиме реального времени. В-режим, поперечная проекция.
При операции выполнен доступ со стороны внутренней поверхности щеки (рис. 2), выявлен инфильтрат плотноэластической консистенции. При вскрытии инфильтрата внутри обнаружен белый нитевидный червь длиной около 8 см. Проведено удаление тканей. Макроскопическое исследование: фрагмент подкожной клетчатки размерами 1,5х1,5 см белесовато-серого цвета плотноэластической консистенции (рис. 3). Морфологическое исследование: фрагмент фиброзной ткани, в толще которого просматриваются структуры нематоды, по периферии наблюдаются некрозы, массивная инфильтрация эозинофилами, лимфоцитами, плазматическими клетками, кровоизлияния. Паразит выделен полностью. Послеоперационный период протекал без осложнений. Рубцевание послеоперационного шва проходило первичным натяжением.
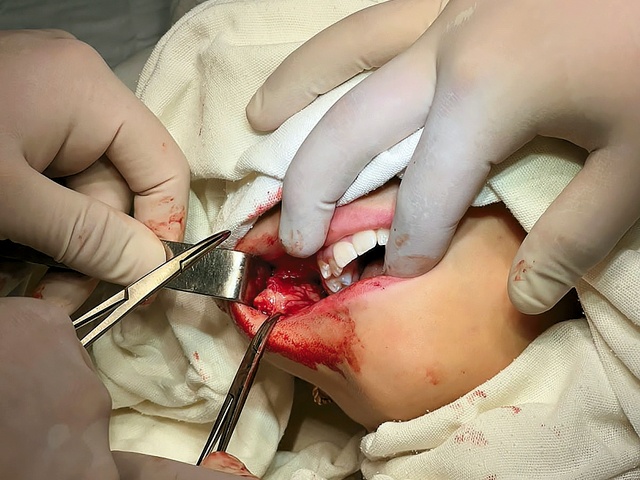
Рис. 2. Выполнение хирургического доступа со стороны внутренней поверхности щеки.
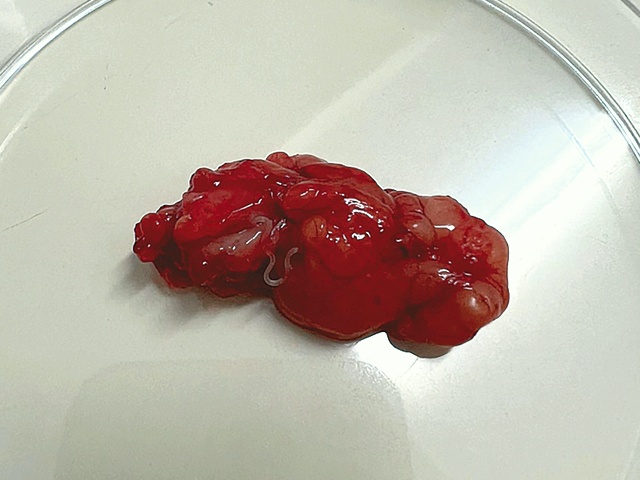
Рис. 3. Макропрепарат: фрагмент подкожной клетчатки размерами 1,5х1,5 см с белым нитевидным червем.
Обсуждение
С течением времени наблюдается рост заболеваемости дирофиляриозом человека, возможно, из-за изменения климата, роста популяции хозяина, расширения диагностических возможностей и других факторов [9]. Таким образом, дирофиляриоз можно рассматривать как развивающийся зооноз, который может поражать население разных регионов, всех возрастов. При этом чаще всего поражаются голова и шея как открытые и, соответственно, более подверженные укусам комаров участки. Субконъюнктивальное поражение также является достаточно частым [10, 11]. В редких случаях паразит обнаруживался в более глубоких участках брюшины, сальника, молочной железы, печени и мошонки [3-6, 12].
Заключение
Ультразвуковая визуализация представляет специфичные для дирофиляриоза изменения. Например, когда червь жив и его структурная целостность сохраняется. Магнитно-резонансная томография может быть проведена при подозрении на распространение в глубокие слои мышц или в суставы, но имеет меньшее диагностическое значение, чем УЗИ при оценке червя. Знание этиопатогенеза, эндемичности и особенностей ультразвуковой визуализации очень важно для ранней и точной диагностики.
Литература
- Pampiglione S., Canestri-Trotti G., Rivasi F. Human dirofilariasis due to Dirofilaria (Nochtiella) repens: A review of the world literature // Parassitologia. 1995; 37: 149-193.
- Alam S.I., Nepal P., Lu S.C. et al. Imaging Findings of Subcutaneous Human Dirofilariasis // Curr Probl Diagn Radiol. 2021; 50 (5): 755-757. DOI: 10.1067/j.cpradiol.2019.07.001.
- Hirano H., Kizaki T., Sashikata T. et al. Pulmonary dirofilariasis - clinicopathological study // Kobe J Med Sci. 2002; 48: 79-86.
- Logar J., Novsak V., Rakovec S. et al. Subcutaneous infection caused by Dirofilaria repens imported to Slovenia // J Infect. 2001; 42: 72-74.
- Bezi c J., Vrbici c B., Guberina P. et al. DIAGNOSIS: Subcutaneous breast nodule due to Dirofilaria repens infestation // Ann Saudi Med. 2006; 26: 414-416.
- Pampiglione S., Rivasi F., Angeli G. et al. Dirofilariasis due to Dirofilaria repens in Italy, an emergent zoonosis: Report of 60 new cases // Histopathology. 2001; 38: 344-354.
- Ганушкина Л.А., Ракова В.М., Иванова И.Б. и др. Энтомологический мониторинг территории для оценки возможности передачи дирофилярий технологий // Медицинская паразитология. 2014; 3: 9-12.
- Морозова Л.Ф., Тихонова Е.О., Зотова М.А. и др. Дирофиляриозы: клиническая картина, диагностика, лечение, профилактика // Инфекционные болезни: новости, мнения, обучение. 2018; 7 (4): 90-96. DOI: 10.24411/2305-3496-2018-14014.
- Groell R., Ranner G., Uggowitzer M.M. et al. Orbital dirofilariasis: MR findings // Am J Neuroradiol. 1999; 20: 285-286.
- Nath R., Gogoi R., Bordoloi N. et al. Ocular dirofilariasis // Indian J Pathol Micr. 2010; 53: 157-159.
- Тухбатуллин М.Г., Гайнутдинова Р.Ф. Лучевые методы исследования в диагностике дирофиляриоза орбиты // Медицинская визуализация. 2012; 2: 30-34.
- Пыков М.И., Григорьева М.В., Лаврова Т.Р., Супряга В.Г. Диагностика и лечение дирофиляриоза оболочек яичка у детей // Ультразвуковая и функциональная диагностика. 2005; 3: 85-88.

УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Публикации по теме
- Возможности ультразвукового исследования в диагностике дирофиляриоза - Данилова М.Г.
- Некоторые варианты локальных постинъекционных осложнений в практике врача ультразвуковой диагностики. Клинические наблюдения - Васильченко С.А.
- Эхинококковая киста в мышцах спины, редкий случай локализации: клиническое наблюдение - Аминев В.С.
- Мукоцеле аппендикулярного отростка: клинический случай бессимптомного течения - Кислякова М.В.
- Абдоминальный спленоз и добавочная селезенка: клиническое наблюдение - Васильченко С.А.




