Некоторые варианты локальных постинъекционных осложнений в практике врача ультразвуковой диагностики. Клинические наблюдения
Рубрика: Общие исследования в ультразвуковой диагностике
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Проблема локальных постинъекционных осложнений продолжает оставаться актуальной, несмотря на очевидный прогресс технических возможностей парентерального введения лекарств. В течение года на территории субъекта РФ проводится около 8,4-9,1 млн различных парентеральных введений лекарственных средств. Удельный вес внутримышечных инъекций составляет 73,6% при амбулаторно-поликлиническом обслуживании и 50,2% в условиях стационара. Параллельно с увеличением числа инъекций нарастает и количество постинъекционных осложнений. Многократное введение лекарственных препаратов в одну точку интенсивно травмирует ткани мышц и может привести к развитию абсцесса даже при должном соблюдении правил асептики. Доза препарата, безвредная при однократном введении, при повторном введении в одно и то же место может вызвать некроз ткани даже при стерильной технике инъекции. Лекарственные препараты, предназначенные для введения внутримышечно, при инъекции под кожу вызывают асептический некроз ткани в месте введения, например глюконат кальция, многие антибиотики, витамины группы В [1].
В качестве иллюстрации возможностей ультразвукового исследования (УЗИ) в диагностике локальных постинъекционных осложнений приводим клинические наблюдения, в которых исследования выполнены на современных ультразвуковых приборах экспертного класса.
Клиническое наблюдение 1
Пациентка М., 85 лет, в январе 2023 г. обратилась к хирургу поликлиники после возвращения из санатория с жалобами на боли и припухлость в правой ягодице, которые появились после внутримышечной инъекции мильгаммы и мексидола в одном шприце. В условиях санатория проводилась физиотерапия, местное противовоспалительное лечение - без улучшения. При осмотре в поликлинике: в верхненаружном квадранте правой ягодицы определялись отек, умеренная гиперемия и гипертермия тканей без четких контуров, боль при пальпации. При УЗИ мягких тканей соответственно зоне болезненности в подкожно-жировой клетчатке визуализировался аваскулярный участок пониженной эхогенности неправильной формы, с нечеткими границами, без жидкостных включений, размерами 3,8х1,5х3,0 см, клетчатка вокруг участка повышенной эхогенности с усилением сосудистого рисунка. Сделано заключение о наличии воспалительного инфильтрата. В анализе крови отмечался лейкоцитоз 11,4, остальные показатели были в пределах нормы. Продолжена местная противовоспалительная терапия в сочетании с физиопроцедурами, дополнительно назначен амоксиклав в дозе 1000 мг 2 раза в день. Несмотря на проводимое лечение, сформировался абсцесс, пациентка была госпитализирована с диагнозом: постинъекционный абсцесс правой ягодичной области. В условиях стационара проведено вскрытие и дренирование абсцесса. После выписки на перевязке в поликлинике отмечался регресс отека и гиперемии тканей вокруг послеоперационной раны. Рана имела линейную форму до 2,5 см, глубина раны 0,7 см. Кожные покровы вокруг раны обработаны спиртом, рана промыта раствором перекиси водорода, мирамистином, края раны смазаны 5% раствором KMnO4, в полость раны заведена мазь левомеколь, наложена асептическая повязка. Пациентка больше поликлинику не посещала и обратилась к хирургу в январе 2024 г. с жалобами на наличие раны с геморрагическим отделяемым в зоне послеоперационного рубца. Ухудшение отмечает в течение 4 дней, когда заметила появление болезненного уплотнения в зоне рубца, сутки назад образование самостоятельно вскрылось с геморрагическим отделяемым. На перевязке: в латеральной зоне послеоперационного рубца имеются свищевой ход со скудным геморрагическим отделяемым, незначительная перифокальная гиперемия. Проведена хирургическая обработка раны. При УЗИ мягких тканей (рис. 1): в верхненаружном квадранте правой ягодичной области визуализируется свищевой ход, отходящий медиально от кожного рубца, размерами 4,1х1,1 см, заканчивающийся на глубине 2,1 см от поверхности кожи, заполненный негомогенной жидкостью. При цветовом допплеровском картировании (ЦДК) сосудистый рисунок мягких тканей вокруг свищевого хода не усилен.
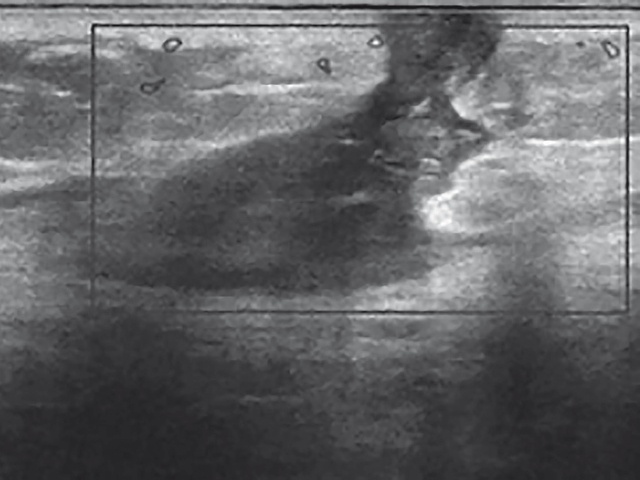
Рис. 1. УЗИ мягких тканей правой ягодичной области пациентки М.
В следующий раз пациентка обратилась через 2 мес в связи с повторным появлением боли в области правой ягодицы. При расспросе было установлено, что за 4 нед до визита в частной клинике проводились санация свищевого хода, тампонирование раны.
При осмотре зона операции правой ягодицы уплотнена, умеренно болезненна (рис. 2), отделяемого нет.
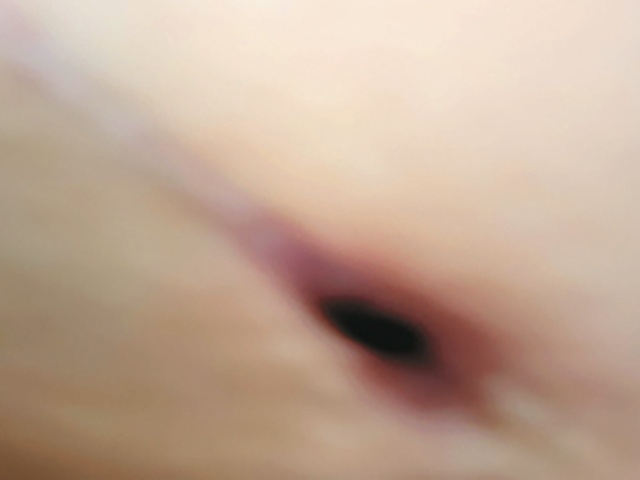
Рис. 2. Внешний вид послеоперационного рубца правой ягодичной области пациентки М.
При УЗИ (рис. 3) в проекции нижней трети свищевой полости размерами 2,2х3,0 см на глубине 1,5 см определяются гиперэхогенное аваскулярное образование с неровными контурами, размерами 1,0х0,7 см, дающее эффект затухания ультразвука, и еще несколько аналогичных включений размерами до 0,3 см. При ЦДК определяется неравномерное усиление васкуляризации стенок свищевого хода. Сделано заключение о наличии кальцинатов в свищевой полости, возможно наличие инородного тела.
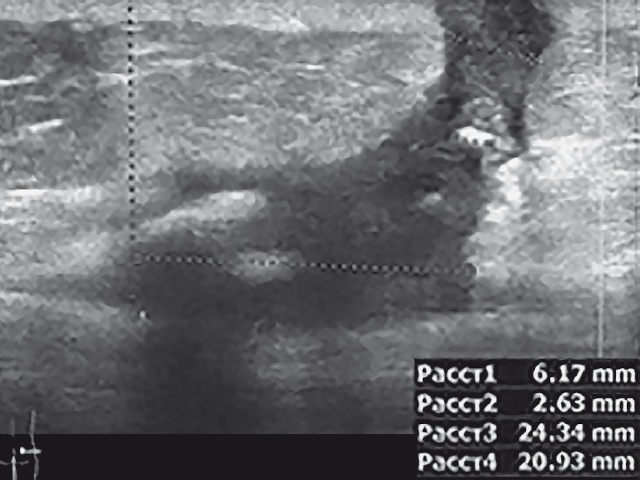
а) поперечная проекция.
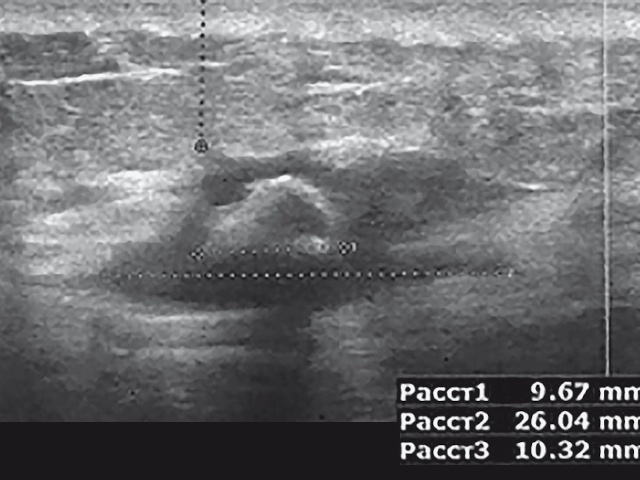
б) продольная проекция.
Пациентка была госпитализирована с диагнозом: длительно незаживающая рана правой ягодичной области, при хирургической обработке из раны удалено несколько кальцинатов, образовавшихся, по-видимому, в результате совместного введения 1 год и 4 мес тому назад мильгаммы и мексидола в одном шприце.
Клиническое наблюдение 2
Пациентка К., 79 лет, обратилась с жалобами на появление гнойной головки в области много лет существующего постинъекционного уплотнения в левой ягодице. При осмотре в проекции верхненаружных квадрантов ягодиц с обеих сторон имеются втяжения на фоне спаечных процессов. В верхненаружном квадранте левой ягодицы в зоне уплотнения кожа гиперпигментирована, при пальпации нечетко определяется овоидный инфильтрат с явлениями невыраженной флюктуации, с наличием черных пор в центре. При УЗИ мягких тканей левой ягодицы (рис. 4) соответственно зоне пальпируемого уплотнения на глубине около 2,0 см визуализируется группа сливающихся кальцинатов с акустической тенью общим размером до 2,5 см.
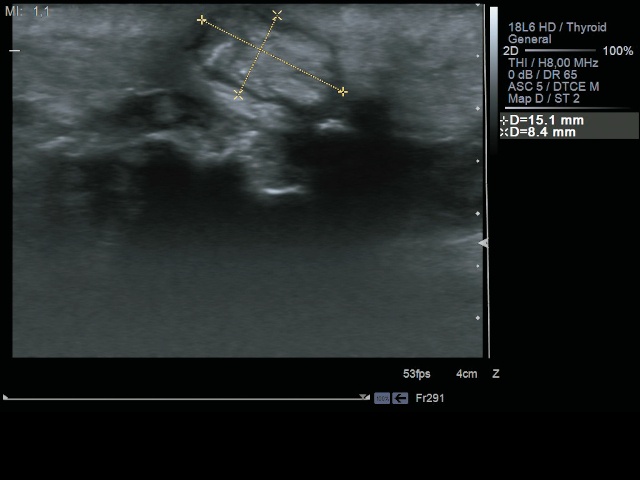
а) поперечная проекция.
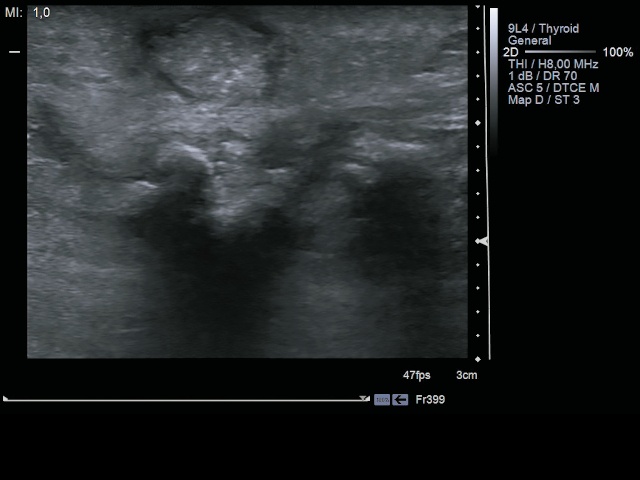
б) продольная проекция.
Между описанными кальцинатами и поверхностью кожи определяется образование повышенной эхогенности с гипоэхогенным ободком размерами 1,2х1,5х1,1 см неоднородной структуры, в режиме ЦДК (рис. 5а) в структуре образования картируются единичные цветовые пятна, так называемый мерцающий артефакт, который в режиме спектрального допплера не дает кривой, характерной для наличия кровотока, а только плотно расположенные вертикальные линии - допплеровский сигнал без спектра (шум), что характерно для кальцинатов (рис. 5б). Заключение: постъинекционный кальциноз, эпидермальная киста мягких тканей левой ягодицы.
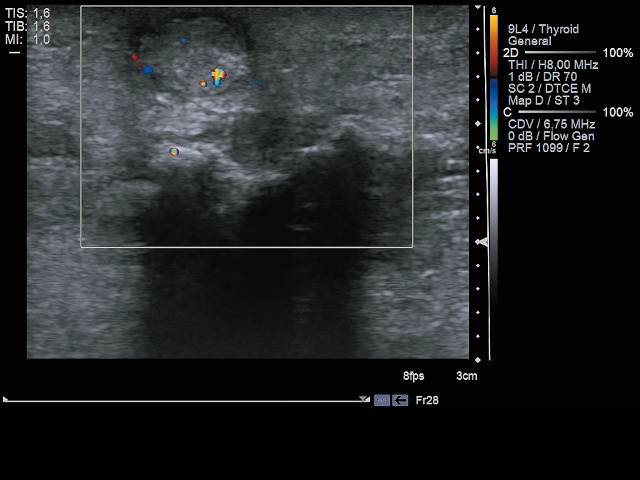
а) режим ЦДК (мерцающий артефакт).
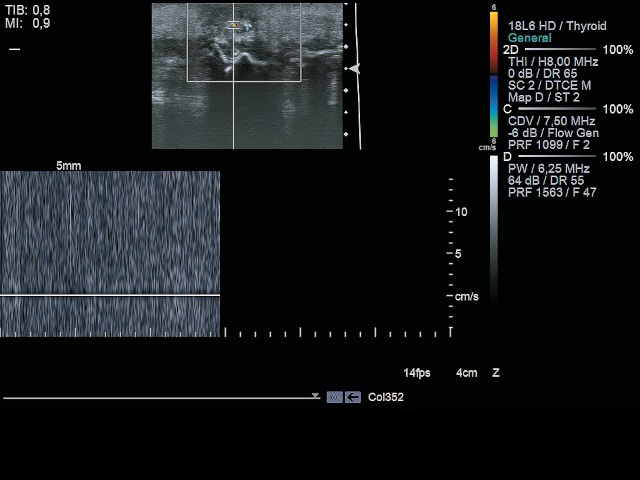
б) режим спектрального допплера: видны плотно расположенные вертикальные линии - допплеровский сигнал без спектра (шум).
Амбулаторно под местной анестезией проведено иссечение участка флюктуации с порами двумя полуовальными разрезами с захватом на глубине части выступающих фрагментов кальцинированных участков тканей.
При контрольном УЗИ через 7 дней после операции в левой ягодичной области (рис. 6) аваскулярный участок тенеобразования в мягких тканях сохранялся.
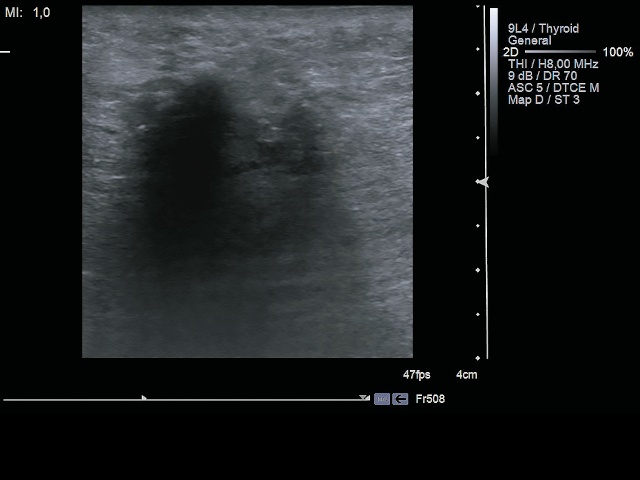
Рис. 6. УЗИ мягких тканей левой ягодицы пациентки К. после удаления атеромы.
В режиме компрессионной эластографии (рис. 7) он картировался как участок повышенной жесткости, превышающий по размерам собственно зону кальциноза, напоминая зону десмоплазии при злокачественных новообразованиях, сосудистой реакции окружающих тканей не отмечалось. Заживление прошло первичным натяжением.
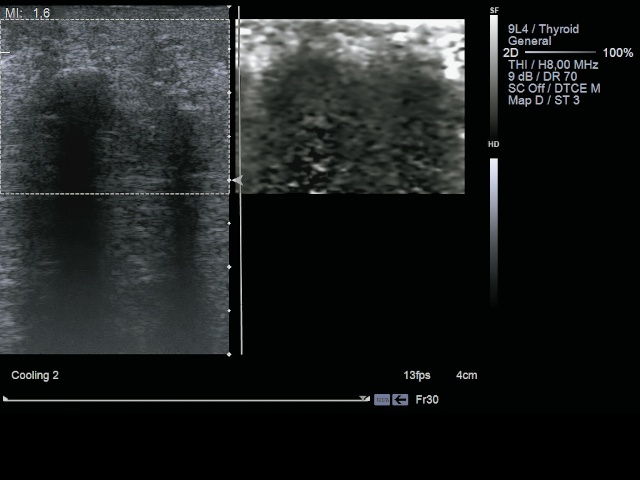
Рис. 7. УЗИ мягких тканей левой ягодицы пациентки К. после удаления атеромы. Режим компрессионной эластографии.
Обсуждение
Если вернуться к первому наблюдению, а именно к ультразвуковому исследованию от февраля 2024 г., то видно, что никаких «кальцинатов» в полости свища по прошествии года после инъекции не было, а появились они позднее, после санации свищевого хода. Кроме того, гиперэхогенное включение достаточно крупное, а тень от него достаточно нежная, не похожая на тень от камня, врач ультразвуковой диагностики в своем заключении трактует эти изменения как возможное наличие инородного тела или кальцинатов.
В литературе есть указания на возможность таких осложнений со стороны кожи и подкожных тканей при введении указанных препаратов, как повышенное потоотделение, акне, зуд, крапивница с частотой 1 на 10 000, в то время как упоминаний об образовании кальцинатов нам не встретилось.
Из всего вышеизложенного можно сделать вывод, что, скорее всего, в ране после тампонирования был забыт какой-то перевязочный материал.
Проблема оставления инородных тел при оперативных вмешательствах не теряет своей актуальности в наши дни. Практически все предметы, имеющие хоть какое-то отношение к операции, может постичь судьба «забытого инородного тела». Сюда относятся как целые предметы, так и их части - шовные нити, перчатки, дренажи, обломки игл и инструментов. Пожалуй, нет ни одного хирургического инструмента, который когда-то кем-то не был бы оставлен в операционной ране, начиная от марлевых шариков и заканчивая зеркалами и ранорасширителями [2]. Кроме внимания и сосредоточенности на операции, есть дополнительные уровни контроля за инструментами и перевязочным материалом. Операционная сестра должна пересчитывать весь перевязочный материал до и после операции и этот счет должен сойтись.
Оставление инородных тел после оперативных вмешательств классифицируется как врачебная ошибка «лечебно-технического» характера. Понятие о врачебной ошибке совершенно исключает какой-либо умысел или противоправное действие. Следовательно, в уголовном законодательстве такие ошибки при наличии соответствующих исков будут рассматриваться как невиновное причинение вреда (статья 28 УК РФ). В большинстве своем подобные иски как к лечебным учреждениям, так и непосредственно к врачам, проводившим операции, рассматриваются в гражданском процессе [3, 4].
При УЗИ на эхограммах часто встречаются кальцинаты мягких тканей и всегда возникает вопрос: чем это может быть обусловлено? Физиологическая биоминерализация представляет собой сложный многофакторный метаболический процесс, который в нормальных условиях ограничивается внеклеточным матриксом определенных структур тела (костей, зубов). В физиологических условиях концентрации кальция и неорганического фосфора превышают их растворимость в большинстве тканей человека, однако это не приводит к минерализации мягких тканей благодаря наличию соответствующих регуляторных систем. Когда эти механизмы неадекватны, возникает эктопическая минерализация, которую подразделяют на метастатическую, возникающую вследствие гиперфосфатемии и/или гиперкальциемии, и дистрофическую, которая, в свою очередь, возникает в пораженной (метаболически нарушенной или мертвой) ткани при нормальном гомеостазе кальция и фосфора [5]. Дистрофическая кальцификация или минерализация обычно наблюдается в мягких тканях в результате травм, болезней, например кальциноз кончиков пальцев при синдроме Рейно. Такой кальциноз может быть бессимптомным, как в клиническом наблюдении 2, или болезненным. В литературе нам не встретилось упоминания о столь тесном соседстве эктопической минерализации и атеромы, как в клиническом наблюдении 2.
Атеромы, или эпидермальные кисты, встречаются у 5-10% населения и представляют собой кисты сальных желез, возникающие вследствие нарушения оттока секрета. На эхограммах эти образования визуализируются в виде округлого или овального образования с четким контуром, неоднородным содержимым и не имеют в своей структуре кровеносных сосудов. Однако в режиме ЦДК в структуре образования в клиническом наблюдении 2 визуализировались зоны окрашивания, имитирующие наличие сосудов. Это пример так называемого мерцающего артефакта, когда в режиме спектрального допплера видны плотно расположенные вертикальные линии - допплеровский сигнал без спектра (шум) - свидетельство наличия твердых включений в содержимом кисты.
В литературе отмечается, что в результате многолетних исследований мерцающего артефакта это необычное явление в некотором смысле переродилось, превратившись из мешающего артефакта, искажающего диагностическую информацию, в полезный эффект. В настоящее время обнаружение артефакта мерцания стало самостоятельным диагностическим критерием для повышения эффективности ультразвуковой диагностики твердых включений [6]. Следует также отметить высокую жесткость при компрессионной эластографии не только самой зоны кальцинации, но и окружающих тканей, что, вероятно, и послужило причиной закупорки выводного протока ближайшей к зоне обызвествления сальной железы с формированием атеромы.
Заключение
Таким образом, ультразвуковое исследование мягких тканей дает важную диагностическую информацию на любых этапах лечения местных постинъекционных осложнений и должно применяться во всех доступных модальностях, включая допплерографию и эластографию.
Литература
- Чернова О.Э. Эпидемиология и профилактика постинъекционных осложнений: Автореф. ... дис. канд. мед. наук. М., 2006. 53 с.
- Истомин М. https://b-apteka.ru/articles/inorodnye-tela
- Баринов Е.Х., Ромодановский П.О, Черкалина Е.Н. Случай длительного нахождения марлевой салфетки в брюшной полости // Судебно-медицинская экспертиза. 2013; 56 (5): 46-47.
- Бахчевников В.В. Последствия непреднамеренного интраоперационного оставления инородных тел и их судебно-медицинская оценка: Автореф. ... дис. канд. мед. наук. СПб., 2000. 15 с.
- Кальцинаты мягких такней на УЗИ. 2020, февраль. https://alfa-med.su/article/kaltsinaty-myagkih-tkanejna-uzi
- Громов А.И., Сапожников О.А., Каприн А.Д. Доплеровский артефакт мерцания: физические механизмы и место в диагностической практике. Современное состояние вопроса // Медицинская визуализация. 2023; 27(1): 120-134. https://doi.org/10.24835/1607-0763-1206

УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Публикации по теме
- Возможности ультразвукового исследования в диагностике дирофиляриоза - Данилова М.Г.
- Некоторые варианты локальных постинъекционных осложнений в практике врача ультразвуковой диагностики. Клинические наблюдения - Васильченко С.А.
- Эхинококковая киста в мышцах спины, редкий случай локализации: клиническое наблюдение - Аминев В.С.
- Мукоцеле аппендикулярного отростка: клинический случай бессимптомного течения - Кислякова М.В.
- Абдоминальный спленоз и добавочная селезенка: клиническое наблюдение - Васильченко С.А.



