Эхокардиографическая оценка диастолической функции миокарда у детей различных возрастных групп
Рубрика: Эхография в кардиологии

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Проблема сердечной недостаточности (СН) является крайне важной как среди взрослого населения, так и в детской популяции. Американская кардиологическая ассоциация (Ame rican Heart Association, AHA) прогнозирует, что к 2030 г. более 8 млн человек в Соединенных Штатах (каждый 33-й житель страны) будут страдать СН, а затраты на лечение пациентов составят 160 млрд долларов [1]. Особую проблему составляет оценка истинной заболеваемости и распространенности СН среди детей. Зарегистрированная частота СН у детей составляет от 0,97 до 7,4 на 100 000 [2]. СН в детском возрасте чаще развивается на фоне врожденных пороков сердца (ВПС). Так, у 25-75% детей с СН выявляются ВПС [3]. Согласно данным литературы [4], СН определялась среди педиатрических пациентов с ВПС со следующей частотой: от 8% случаев в Норвегии до 82,2% в Нигерии. При наличии у пациентов кардиомиопатий СН встречалась у 36,1% детей в Японии и 79% в США. СН, связанная с ревматическими пороками сердца, выявлена в 1,5% случаев в Турции и 74% в Зимбабве [4]. Таким образом, в развитых странах в качестве причин развития СН у детей преобладают ВПС и первичные кардиомиопатии, на долю которых приходится 60% детей, нуждающихся в трансплантации сердца [5]. В глобальном же масштабе определенную роль в развитии СН играют также паразитарные инфекции, дефицит питания и ревматическая болезнь сердца [6].
Сложность выявления СН связана как с различными типами самой недостаточности, так и с отсутствием четкого диагностического протокола оценки нарушений функции сердца у детей.
Многие клинико-эпидемиологические исследования показали, что более половины случаев СН - это сердечная недостаточность с сохраненной фракцией выброса левого желудочка или диастолическая СН [7, 8]. Следует отметить, что комплексные исследования проводились у пожилых пациентов с диабетом и гипертонией [9] и не отражают эпидемиологию и патофизиологию диастолической дисфункции в педиатрической популяции. Распространенность СН с сохранной фракцией выброса левого желудочка у детей неизвестна и, вероятно, недооценена.
В 2016 г. Американское общество эхокардиографии (American Society of Echocardiography, ASE) и Европейская ассоциация сердечно-сосудистой визуализации (European Association of Cardiovascular Imaging, EACVI) совместно опубликовали «Рекомендации по оценке диастолической функции левого желудочка с помощью эхокардиографии» [10]. Была предложена простая и осуществимая методика оценки диастолической дисфункции левого желудочка с помощью эхокардиографии и определены наиболее информативные показатели, а также их пороговые значения. Однако эти эхокардиографические параметры в основном рассчитаны на взрослых и возможность их использования у детей ставится под сомнение самими авторами рекомендаций.
Поскольку в 87% случаев диагноз впервые возникшей СН устанавливается только тогда, когда пациент находится в состоянии тяжелой декомпенсации и менее 50% детей с симптоматической СН выживают в течение 5 лет без трансплантации сердца, ранняя диагностика и эффективное лечение остаются серьезными проблемами, которые требуют своевременного решения [11].
Цель исследования: определить нормативные показатели диастолической функции миокарда левого желудочка у детей различных возрастных групп.
Материал и методы
В исследование включено по 60 детей в каждой возрастной категории: от 10 дней до 1 мес (1-я группа), от 2 до 12 мес (2-я группа), от 1 года до 5 лет (3-я группа), от 6 до 9 лет (4-я группа), от 10 до 18 лет (5-я группа). Все дети и их ближайшие родственники были соматически здоровы, не состояли на учете у генетика, кардиолога и других специалистов. Исследование выполнено на аппарате РуСкан 65 (НПО «Сканер», РФ) с использованием датчиков РА1-5А, РА4-12В и полного кардиологического пакета расчетов. Измерения проводились при спокойном состоянии ребенка в апикальной четырехкамерной проекции. У каждого ребенка измерялись рост (м) и масса тела (кг), производился расчет площади поверхности тела (ППТ, м2).
Согласно рекомендациям ASE/EACVI 2016 г. по оценке диастолической функции миокарда левого желудочка, наиболее информативными эхокардиографическими показателями являются: пиковая раннедиастолическая скорость миокарда межжелудочковой перегородки (Е'м) и латеральной стенки левого желудочка (Е'л), соотношение пиковой раннедиастолической скорости трансмитрального потока и раннедиастолической скорости движения митрального кольца (Е/Е'м), а также пиковая скорость транстрикуспидального кровотока и индекс максимального объема левого предсердия (рис. 1) [10, 12]. В ходе исследования нами были оценены показатели, измеряемые с помощью допплерографии.
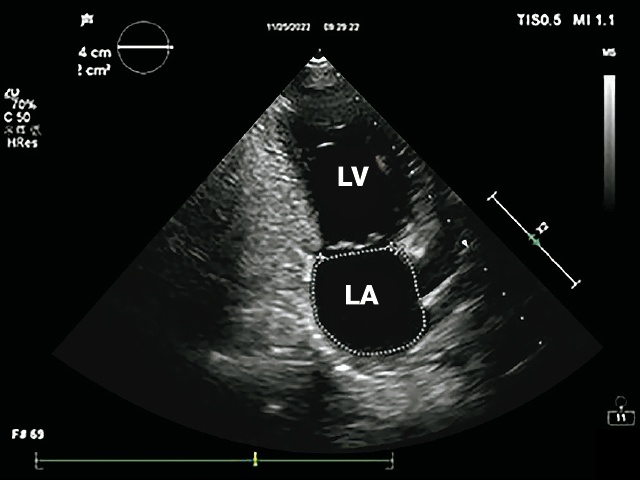
а) апикальная двухкамерная проекция сердца, измерения площади и диаметра левого предсердия.
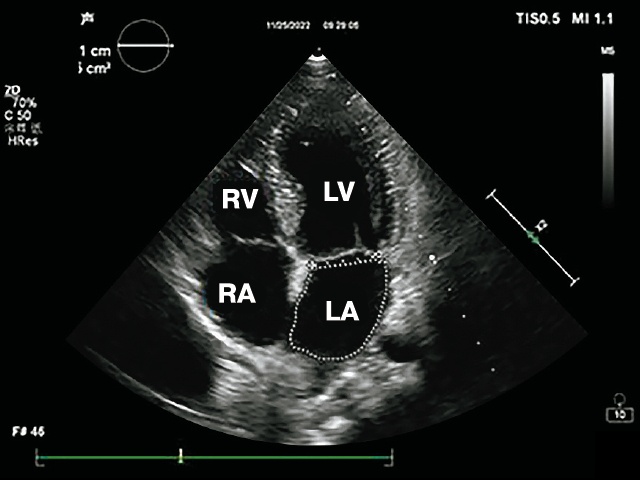
б) апикальная четырехкамерная проекция сердца, измерения площади и диаметра левого предсердия.
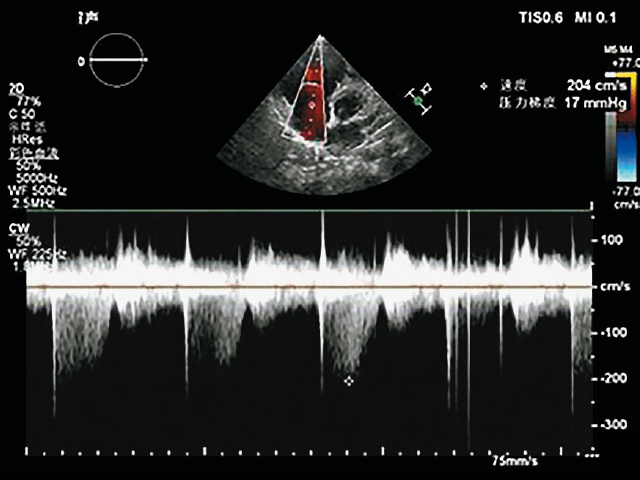
в) спектр трикуспидальной регургитации.
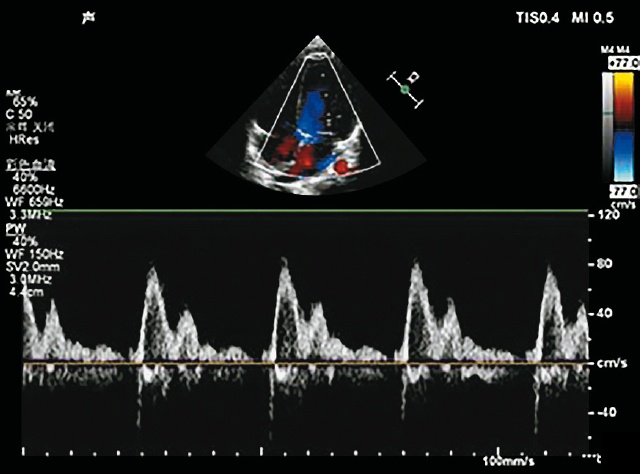
г) трансмитральный поток. LV - левый желудочек, LА - левое предсердие, RV - правый желудочек, RА - правое предсердие.
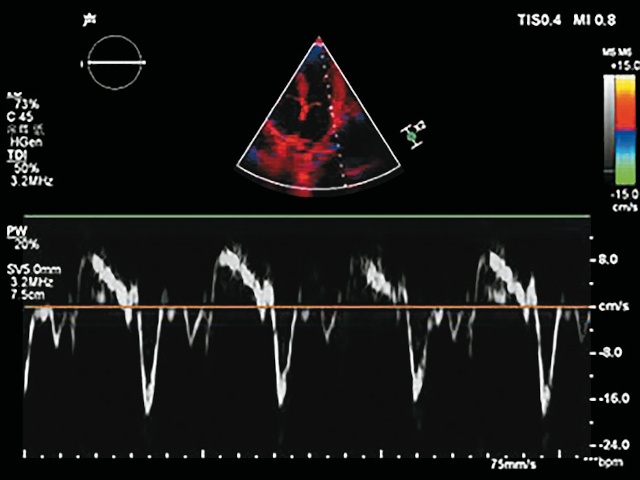
д) тканевая допплерография боковой стенки митрального кольца.
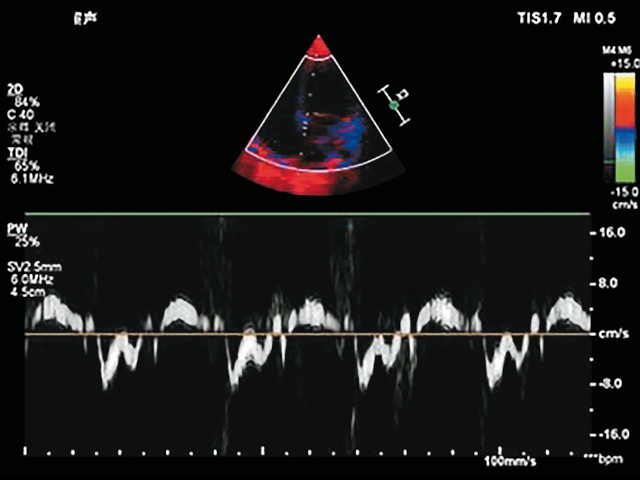
е) тканевая допплерография септального участка митрального кольца.
Непрерывные данные с нормальным распределением были представлены как среднее, отклонение среднего, не имеющие нормального распределения, - в виде медианы с межквартильными диапазонами. Для оценки нормального распределения данных использовался тест Колмогорова-Смирнова.
Результаты
Следует отметить, что изученные нами показатели диастолической функции левого желудочка методически легковоспроизводимы как у новорожденных детей, так и у подростков. В процессе исследования не возникло проблем с получением соответствующих проекций и проведением необходимых измерений. Отмечено увеличение скоростных показателей фиброзного кольца митрального клапана по мере взросления детей. Также прослеживалось превалирование скоростных показателей миокарда латеральной стенки по сравнению с септальными отделами во всех группах, кроме новорожденных. Полученные в результате исследования данные приведены в табл. 1. Таким образом, были выявлены отличия в нормативных показателях диастолической функции миокарда левого желудочка у детей различных возрастов и у взрослых лиц.
| Показатель | 1-я группа (10 дней - 1 мес) |
2-я группа (2-12 мес) |
3-я группа (1-5 лет) |
4-я группа (6-9 лет) |
5-я группа (14-18 лет) |
|---|---|---|---|---|---|
| ППТ, м2 | 0,25 ± 0,05 | 0,39 ± 0,12 | 0,62 ± 0,18 | 0,88 ± 0,16 | 1,43 ± 0,22 |
| Е'м | 10,4 ± 1,73 | 10,67 ± 1,25 | 12,7 ± 1,03 | 13,3 ± 0,86 | 14,73 ± 0,82 |
| Е'л | 9,08 ± 2,11 | 11,94 ± 1,41 | 15,05 ± 1,08 | 17,18 ± 1,07 | 18,24 ± 1,16 |
| Е/Е'м | 9,22 ± 1,16 | 9,01 ± 0,94 | 7,2 ± 0,9 | 5,9 ± 0,81 | 4,47 ± 0,72 |
Заключение
В результате исследования получены нормативные показатели диастолической функции у детей 5 возрастных групп. Измерение параметров диастолической функции рекомендуется проводить при проведении рутинной эхокардиографии в клинической практике с целью своевременного выявления нарушений релаксации и наполнения желудочков сердца.
Литература
- Das B.B. Current State of Pediatric Heart Failure // Children (Basel). 2018; 5 (7): 88. DOI: 10.3390/children5070088.
- Rossano J.W., Kim J.J., Decker J.A. et al. Prevalence, morbidity, and mortality of heart failure-related hospitalization in the United States: A population based study // J Card Fail. 2012; 18: 459-470. DOI: 10.1016/j.cardfail.2012.03.001.
- Rosenthal D., Chrisant M., Edens E. et al. International Society of Heart and Lung Transplantation: Practice guidelines for management of heart failure in children // J Heart Lung Transpl. 2004; 23: 1313-1333. DOI: 10.1016/j.healun.2004.03.018.
- Shaddy R.E., George A.T., Jaecklin T. et al. Systematic literature review on the incidence and prevalence of heart failure in children and adolescents // Pediatr Cardiol. 2018; 39: 415-436. DOI: 10.1007/s00246-017-1787-2.
- Kantor P.F., Andelfinger G., Dancea A., Khairy P. Heart failure in congenital heart disease // Can J Cardiol. 2013; 29: 753-754.
- Rossano J.W., Kim J.J., Decker J.A. et al. Prevalence, morbidity, and mortality of heart failure-related hospitalizations in children in the United States: a population-based study // J Card Fail. 2012; 18: 459-470.
- Groenewegen A., Rutten F.H., Mosterd A., Hoes A.W. Epidemiology of heart failure // Eur J Heart Fail. 2020; 22 (8): 1342-1356. DOI: 10.1002/ejhf.1858.
- Nair N. Epidemiology and pathogenesis of heart failure with preserved ejection fraction // Rev Cardiovasc Med. 2020; 21 (4): 531-540. DOI: 10.31083/j.rcm.2020.04.154.
- Mishra S., Kass D.A. Cellular and molecular pathobiology of heart failure with preserved ejection fraction // Nat Rev Cardiol. 2021; 18 (6): 400-423. DOI: 10.1038/s41569-020-00480-6.
- Nagueh S.F., Smiseth O.A., Appleton C.P. et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging // J Am Soc Echocardiogr. 2016; 29 (4): 277-314. DOI: 10.1016/j.echo.2016.01.011.
- Kantor P.F., Abraham J.R., Dipchand A.I. et al. The impact of changing medical therapy on transplantation-free survival in pediatric dilated cardiomyopathy // J Am Coll Cardiol. 2010; 55: 1377-1384.
- Xiang X., Zhu X., Zheng M., Tang Y. Comparison of two echocardiography-based methods for evaluating pediatric left ventricular diastolic dysfunction // Front Pediatr. 2023; 11: 1206314. DOI: 10.3389/ fped.2023.1206314.

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Публикации по теме
- Эхокардиографическая оценка диастолической функции миокарда у детей различных возрастных групп - Салахова А.М.
- Возможности эхокардиографического исследования образований атриовентрикулярной борозды - Салахова А.М.
- Эхокардиография при неотложных состояниях в онкологии - Делягин В.М.
- Коронарные фистулы и шунты с точки зрения локальной гемодинамики. Анатомические и диагностические особенности - Цоколов А.В.
- Особенности эхокардиографической диагностики четырехстворчатого клапана легочной артерии - Салахова А.М.



